昇圧剤の一覧と特徴
昇圧剤は、血圧低下時に血圧を上昇させ維持することを目的として投与される薬剤群です。これらの薬剤は主に救急外来、手術後の集中治療室、循環器病棟で重症症例に使用されます。昇圧剤の作用機序は、末梢血管を収縮させて血管抵抗を上昇させるもの(血管収縮薬)と、心筋収縮力を上昇させるもの(陽性変力薬)に大別されます。
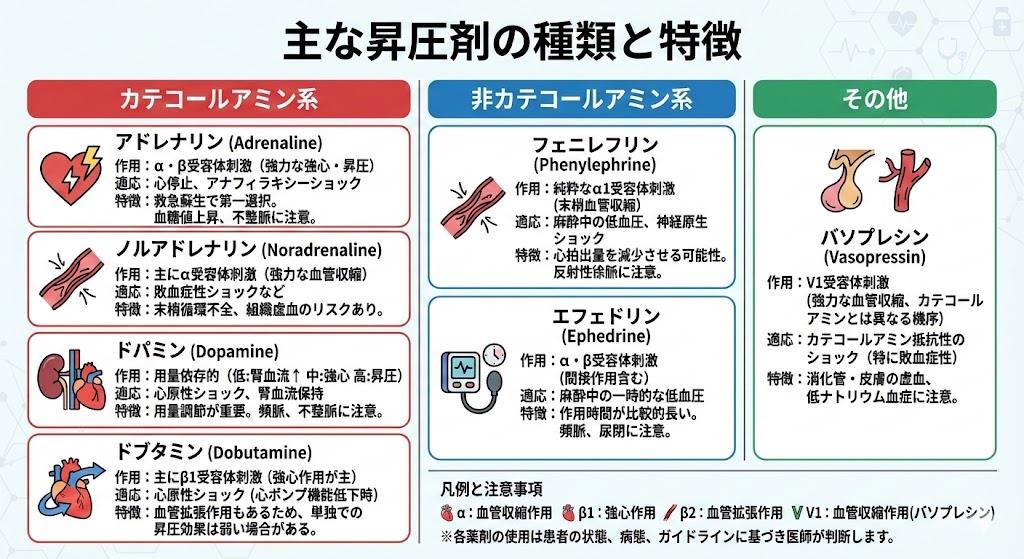
昇圧剤の分類:カテコラミン系薬剤の種類
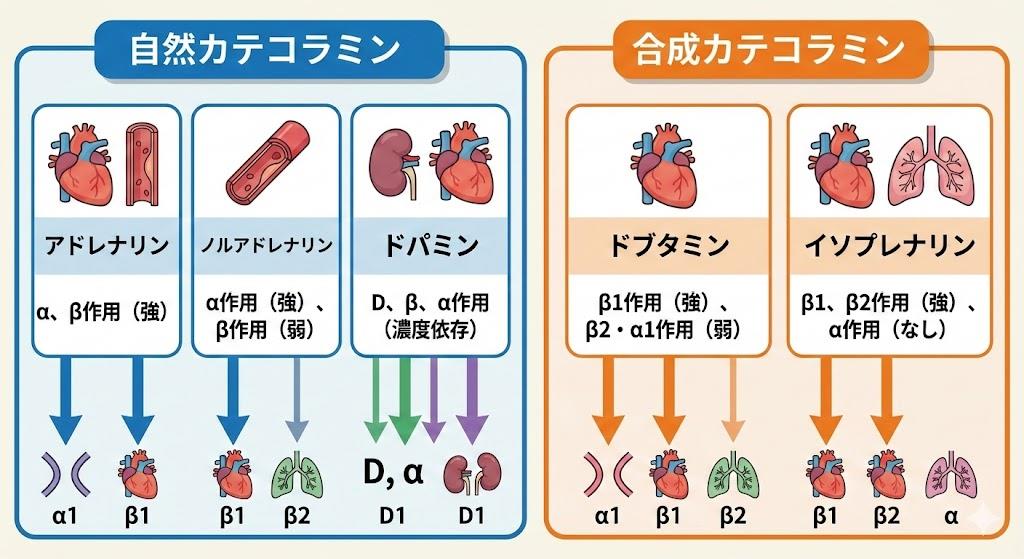
カテコラミン系昇圧剤は、体内の副腎髄質から分泌されるホルモンの総称をもとにした薬剤群です。代表的なものとしてドパミン、ドブタミン、アドレナリン、ノルアドレナリンがあります。ただし、ドブタミンは合成された製剤となります。
ノルアドレナリンは敗血症性ショック時の昇圧剤として第一選択薬とされており、信頼性の高い血管収縮作用、心拍数への影響が最小限、軽度の強心作用により心拍出量を維持するという特徴があります。投与量が15μg/min(50kgで0.3γ)程度になった時点で、バソプレシンの併用が考慮されます。
アドレナリンは各受容体に作用し、強心作用と昇圧作用を期待して使用されます。即効性があり、β2受容体への作用により気管支拡張作用、散瞳、血糖上昇など交感神経系を刺激する各種作用を発揮します。臨床では心肺停止患者の蘇生処置時やアナフィラキシーショックの治療に用いられます。
昇圧剤の一覧:経口薬の特徴と使用方法
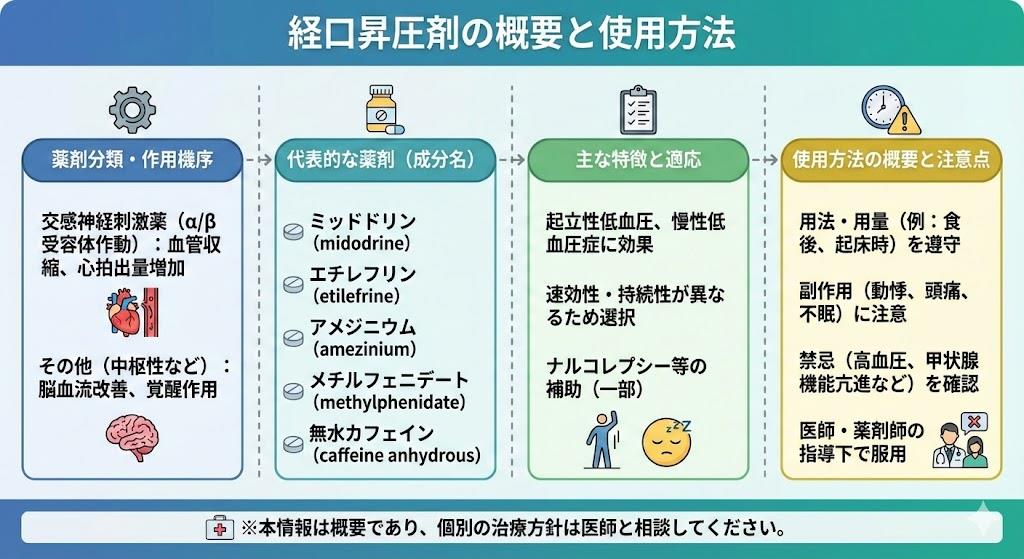
経口昇圧剤には主に3つの種類があります。**ドロキシドパ(ドプス)**は交感神経線維末梢でノルアドレナリンの補充・分泌を促進し、末梢の交感神経機能を活発にします。**アメジニウムメチル硫酸塩(リズミック)**はノルアドレナリンの神経終末への再取り込みを抑制し、また神経終末でのノルアドレナリンの不活性化を抑制して交感神経を亢進させます。
**ミドドリン塩酸塩(メトリジン)**は選択的α1受容体刺激作用で末梢血管を収縮させます。β受容体刺激作用がないため、動悸や心臓系の副作用が少ないという特徴があります。1.5時間で血中濃度が最高に達し、透析中の血圧低下予防が主な目的となります。効果が緩やかで、服用して効果が出るまで1~2週間かかることがあります。
これらの経口薬は透析患者の血圧管理や起立性低血圧の治療に使用されることが多く、患者の状態に応じて選択されます。副作用として動悸、頭痛、不眠、発疹などが報告されています。
昇圧剤の一覧:静注薬の適応と効果
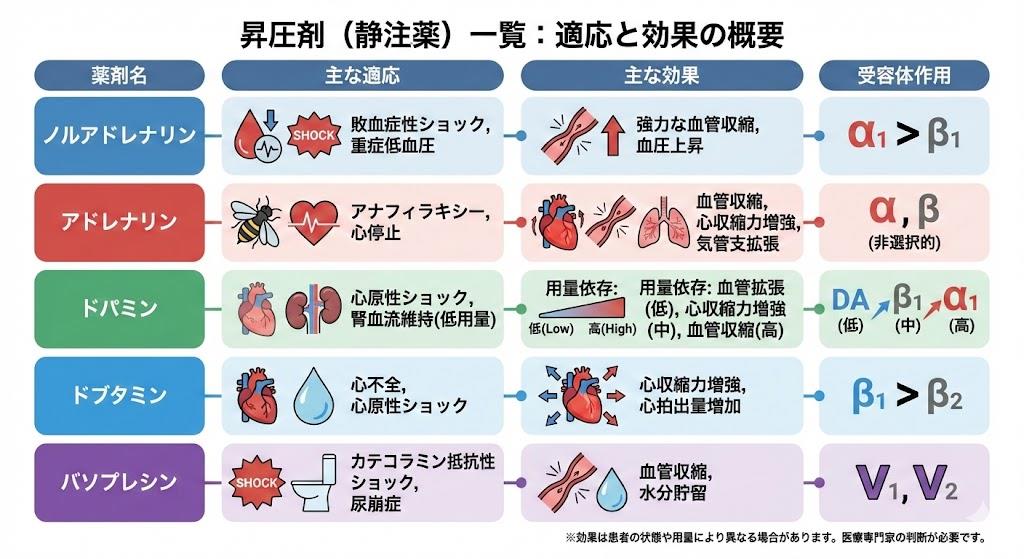
静注昇圧剤は緊急時や重篤な血圧低下時に使用される薬剤です。**エチレフリン塩酸塩(エホチール)**はα1とβ1の両方の受容体刺激作用があり、特にβ1への作用が強く心筋収縮力を増加させます。心不全の患者には禁忌とされています。
**フェニレフリン塩酸塩(ネオシネジンコーワ)**は選択的α1受容体刺激作用で末梢血管を収縮させます。β受容体刺激作用がないため、動悸や心臓系の副作用が少ないという特徴があります。麻酔中の血圧維持や急性低血圧の治療に使用されます。
**ノルエピネフリン(ノルアドレナリン)**はα+β(α>β)刺激薬で強力なα1、α2血管収縮作用があります。敗血症性ショックの第一選択薬として位置づけられており、信頼性の高い血管収縮作用を示します。過量投与により脳内出血、肺水腫、頭痛などの副作用が現れることがあるため、特に感受性の高い患者には注意が必要です。
昇圧剤の一覧:副作用と相互作用の管理
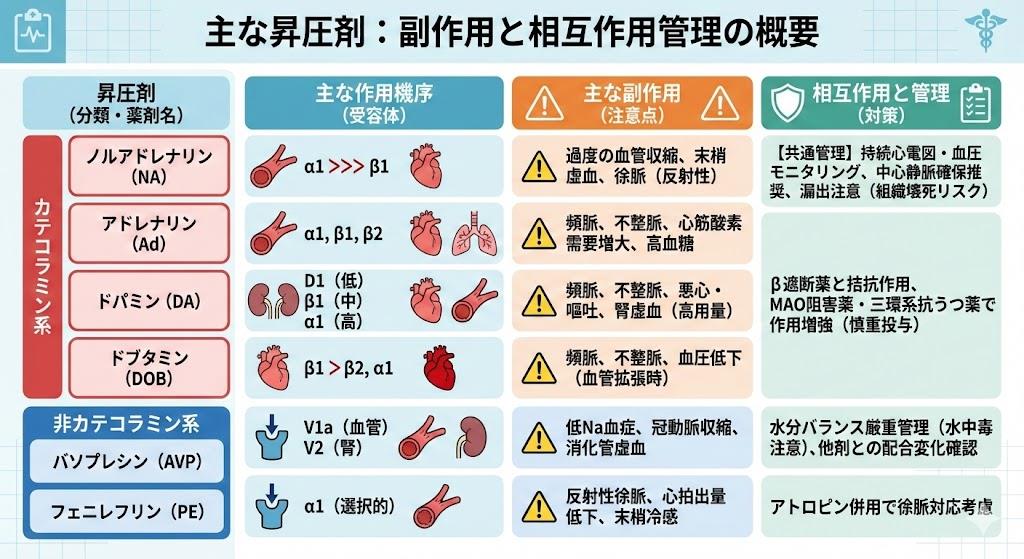
昇圧剤の副作用は薬剤の種類により異なりますが、共通して心血管系への影響が懸念されます。調査症例1,025例中、副作用が報告されたのは6例(0.59%)で、主な副作用は心悸亢進4件(0.39%)、頭痛3件(0.29%)でした。
過量投与による過度の昇圧、頻脈、不整脈のリスクがあり、中枢神経系への影響も注意が必要です。ハロタン等の麻酔剤は昇圧剤に対する心筋の感受性を高めるため、不整脈が起こりやすくなります。分娩促進剤(オキシトシン、エルゴタミン)との併用では血圧の異常上昇をきたすことがあり、そのような場合はクロルプロマジンの静注を行います。
高齢者では生理機能が低下しているため減量するなど注意が必要です。甲状腺機能亢進症、褐色細胞腫のある患者には投与を避けるべきであり、狭隅角緑内障、残尿を伴う前立腺肥大のある患者にも慎重な投与が求められます。
昇圧剤の一覧:最新の治療戦略と併用療法
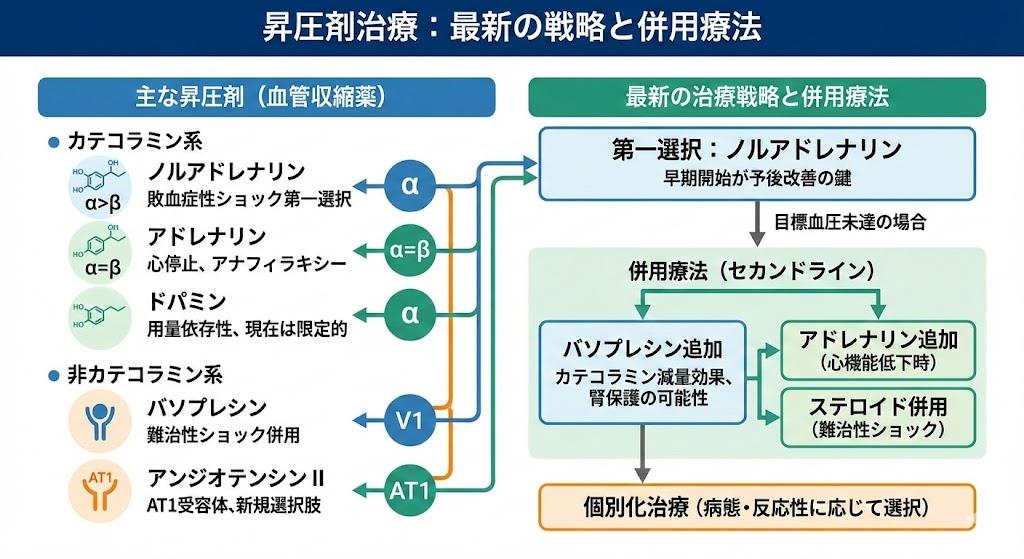
現代の昇圧剤使用では、単一薬剤から複数薬剤の併用療法への移行が進んでいます。特に集中治療領域では、静注昇圧剤から経口昇圧剤への移行(weaning)が重要な課題となっています。ミドドリンが最も頻繁に研究されている経口昇圧剤ですが、副作用プロファイルにより特定の患者群では使用が制限される場合があります。
バソプレシンは血管拡張状態で考慮される薬剤であり、レニン値が高い患者ではアンジオテンシンⅡが有益である可能性があります。ただし、これらの薬剤についてはさらなるデータが必要とされています。
心不全患者では昇圧剤と降圧剤が同時に投与される場合があります。これは矛盾しているように見えますが、昇圧剤(カテコラミン)で心収縮力を高め、降圧剤(Ca拮抗薬)で血管を拡張して効率的な血液循環を実現する戦略です。このような治療では血圧低下に特に注意が必要となります。
ドブタミンは強心作用を期待して使用されることがあり、血圧 = 心拍出量 × 末梢血管抵抗の式において、心拍出量を上げる薬剤として位置づけられます。
人工血液透析における昇圧剤使用では、透析中の血圧低下予防が主目的となり、患者の状態や透析条件に応じて適切な薬剤選択が重要です。経口薬の場合、効果発現までに時間を要することがあるため、事前の投与計画が必要となります。