グラム陽性菌の一覧と分類
グラム陽性球菌の主要菌種一覧

グラム陽性球菌は医療関連感染症の主要な原因菌群であり、形態学的特徴により ブドウ球菌系とレンサ球菌系に大別される 。ブドウ球菌系はブドウの房状に配列し、レンサ球菌系は連鎖状に配列する特徴を持つ 。
ブドウ球菌属(Staphylococcus) 🦠
- 黄色ブドウ球菌(S. aureus):コアグラーゼ陽性、高い病原性を示す
- 表皮ブドウ球菌(S. epidermidis):コアグラーゼ陰性、皮膚常在菌
- その他のコアグラーゼ陰性ブドウ球菌(CNS):約33種類が存在
レンサ球菌属(Streptococcus) ⛓️
- 肺炎球菌(S. pneumoniae):双球菌の形態、肺炎の主要原因菌
- A群溶連菌(S. pyogenes):β溶血性、咽頭炎や皮膚感染症の原因
- B群溶連菌(S. agalactiae):新生児感染症の重要な原因菌
- 腸球菌属(Enterococcus):E. faecalis、E. faecium など
これらの球菌は グラム染色で紫色に染色され、厚いペプチドグリカン層を持つ特徴がある 。
参考)グラム陽性菌 - Wikipedia
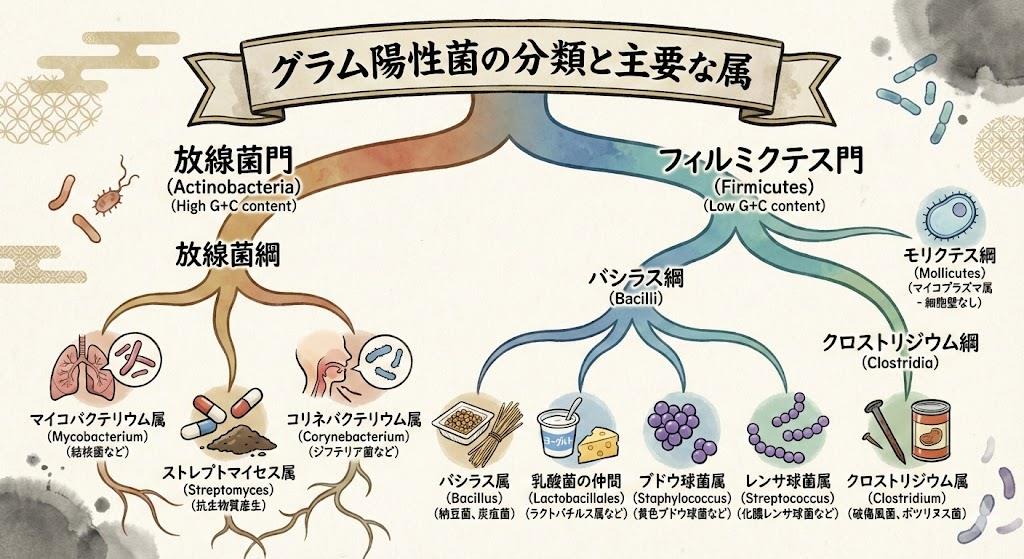
グラム陽性桿菌の種類と特徴
グラム陽性桿菌は臨床的頻度は球菌に比べ低いものの、重篤な感染症を引き起こす重要な病原菌群である 。芽胞形成能の有無により分類され、それぞれ異なる臨床的意義を持つ。
参考)グラム陽性桿菌(GPR)
芽胞形成桿菌 🌱
- バチルス属(Bacillus)
- 炭疽菌(B. anthracis):生物テロの懸念もある重要病原菌
- 枯草菌(B. subtilis):日和見感染の原因となることがある
- クロストリジウム属(Clostridium)
- ウェルシュ菌(C. perfringens):ガス壊疽の主要原因菌
- ボツリヌス菌(C. botulinum):神経毒による食中毒の原因
- ディフィシル菌(C. difficile):抗菌薬関連下痢症の原因
無芽胞桿菌 📏
- リステリア属(Listeria)
- L. monocytogenes:食品媒介感染症、妊婦・新生児に重篤な感染症を引き起こす
- コリネバクテリウム属(Corynebacterium)
- ジフテリア菌(C. diphtheriae):ジフテリアの原因菌
- その他のジフテロイド:通常は常在菌だが日和見感染の原因となることも
参考)https://pmc.ncbi.nlm.nih.gov/articles/PMC5296432/
これらの桿菌は運動性や低温増殖能など、種により特異的な性質を示すことが知られている 。
グラム陽性菌の病原性と感染症
グラム陽性菌による感染症は多様な臨床像を呈し、菌種により特徴的な感染部位や重症度を示す。近年の疫学調査では、血液感染症における**グラム陽性菌の割合は約13.5-21.0%**を占めている 。
参考)https://pmc.ncbi.nlm.nih.gov/articles/PMC11579750/
主要感染症と原因菌 🏥
薬剤耐性の問題 💊
メチシリン耐性黄色ブドウ球菌(MRSA)をはじめとする多剤耐性グラム陽性菌の出現は深刻な医療問題となっている 。これらの耐性菌に対しては、バンコマイシン、リネゾリド、ダプトマイシンなどの抗MRSA薬が使用される 。
血液内科領域では、グラム陽性球菌による血流感染は**全菌血症の約20.9%**を占め、主要な合併症として認識されている 。特に免疫不全患者では重篤な経過をたどることが多い。
参考)https://pmc.ncbi.nlm.nih.gov/articles/PMC7525177/
グラム陽性菌の診断と検査法
グラム陽性菌の同定にはグラム染色が基本的かつ重要な検査法として位置づけられている 。グラム染色により、細菌は紫色に染色され、形態学的特徴から菌群の推定が可能となる 。
参考)https://www.jscm.org/journal/full/02504/025040265.pdf
グラム染色の原理 🔬
グラム陽性菌は厚いペプチドグリカン層を持つため、クリスタルバイオレットとヨードが結合した複合体がエタノール脱色に耐える 。この構造的差異により、グラム陰性菌(薄いペプチドグリカン層)と明確に区別される 。
参考)グラム陽性菌と陰性菌ー構造の違い
最新の診断技術 🤖
2025年には、AI技術を活用したグラム染色画像解析システムが開発され、専門医療職と同等の87.9%の正解率を達成している 。この技術により、専門医不在の施設や夜間帯での迅速診断が可能となっている。
参考)グラム染色画像をAIが解析し、尿路感染症に関連する原因菌を専…
培養同定と薬剤感受性試験 🧪
- 血液寒天培地での溶血性の確認
- カタラーゼ試験による鑑別
- コアグラーゼ試験(ブドウ球菌)
- オプトヒン感受性試験(肺炎球菌)
- 自動同定装置による迅速同定
これらの検査により、適切な抗菌薬選択と感染制御対策の実施が可能となる。
グラム陽性菌感染制御の最新動向
医療関連感染制御におけるグラム陽性菌対策は、多剤耐性菌の増加という課題に直面している 。特に院内感染制御では、伝播様式の理解と適切な予防策の実施が重要となる。
参考)http://www.kankyokansen.org/uploads/uploads/files/jsipc/yoseikin-positionpaper2020.pdf
感染制御の基本原則 🛡️
- 標準予防策の徹底:手指衛生、個人防護具の適切な使用
- 接触感染対策:MRSA、VREなどの耐性菌に対する隔離対策
- 環境清拭:グラム陽性菌は環境表面で長期生存可能
- 抗菌薬の適正使用:耐性菌選択圧の軽減
最新の疫学動向 📊
2025年現在の調査では、血液培養からのグラム陽性菌分離率に地域差が認められており、各施設での継続的な監視が必要とされている 。また、菌種同定技術の進歩により、従来区別困難であった近縁種の正確な分類が可能となっている 。
参考)https://pmc.ncbi.nlm.nih.gov/articles/PMC10662342/
将来展望 🔮
全ゲノム解析技術の応用により、グラム陽性菌の分子疫学的解析や薬剤耐性メカニズムの詳細な解明が進んでいる。これらの知見は、より効果的な感染制御戦略の構築に寄与することが期待される 。
参考)https://www.kch-org.jp/wp-content/uploads/2025/09/3c7beb62631a0c7bc1cd483b1a22b46b.pdf
人工知能を活用した診断支援システムの普及により、グラム陽性菌感染症の早期診断と適切な治療選択がより広範な医療機関で実現可能となりつつある。
【第3類医薬品】ハイチオールCプラス2 360錠