テトラサイクリン系抗生物質一覧
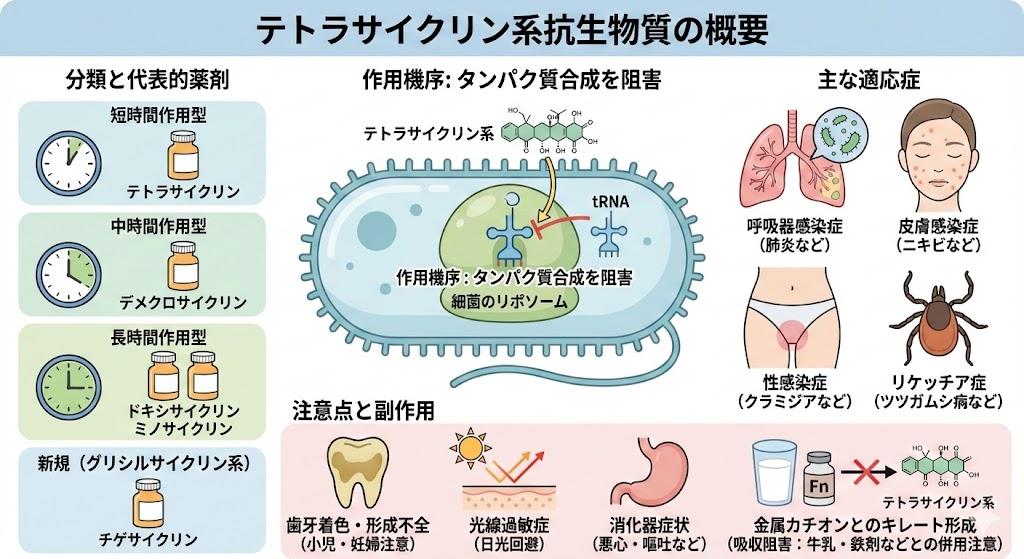
テトラサイクリン系抗生物質の基本情報と作用機序

テトラサイクリン系抗生物質は、細菌のタンパク質合成を阻害することで抗菌作用を示す静菌性の抗菌薬です。これらの薬剤は細菌のリボソーム30Sユニットに特異的に結合し、アミノアシルtRNAとリボソームの結合を阻害することで、細菌のタンパク質合成を停止させます。
現在日本で使用可能なテトラサイクリン系抗生物質には以下の薬剤があります。
- テトラサイクリン塩酸塩(アクロマイシン):Vカプセル50mg、250mg、軟膏3%
- デメチルクロルテトラサイクリン塩酸塩(レダマイシン):カプセル150mg
- ドキシサイクリン塩酸塩水和物(ビブラマイシン):錠50mg、100mg
- ミノサイクリン塩酸塩(ミノマイシン):錠・カプセル50mg、100mg、顆粒2%、点滴静注用
- チゲサイクリン(タイガシル):点滴静注用50mg
- オキシテトラサイクリン塩酸塩(テラマイシン):軟膏3%
これらの薬剤は動物のリボソームには作用せず、細菌のリボソーム30Sユニットに特異的に作用するため、選択毒性が高いという特徴があります。
テトラサイクリン系抗生物質の薬剤別特徴と適応症
各薬剤には独自の特徴と適応症があります。特にミノサイクリンとドキシサイクリンは耐性菌が少ないことから、日本皮膚科学会でざ瘡(ニキビ)治療の推奨度が高く設定されています。
**ミノサイクリン塩酸塩(ミノマイシン)**の特徴。
**ドキシサイクリン塩酸塩水和物(ビブラマイシン)**の特徴。
- 薬価:錠50mg 12.5円、錠100mg 22円
- リケッチア感染症、クラミジア感染症の第一選択薬
- 慢性気管支炎の急性増悪期に使用
- マラリア予防にも使用される
**チゲサイクリン(タイガシル)**は最新世代のテトラサイクリン系抗菌薬で、多剤耐性菌にも有効性を示します。ただし、薬価が11,470円/瓶と高額であり、重篤感染症の治療に限定されることが多いです。
テトラサイクリン系抗生物質の主な適応症。
- 非淋菌性尿道炎
- リケッチア感染症(ツツガムシ病、日本紅斑熱など)
- クラミジア感染症
- マイコプラズマ感染症
- 慢性気管支炎の急性増悪
- 初期のLyme病
- 尋常性ざ瘡(ニキビ)
- 梅毒(ペニシリンアレルギー患者)
- パスツレラ感染症(ペニシリンアレルギー患者)
テトラサイクリン系抗生物質の副作用と注意点
テトラサイクリン系抗生物質で最も重要な副作用は、歯牙の着色・エナメル質形成不全および一過性の骨発育不全です。これらの副作用は歯牙形成期に起こるため、8歳未満の小児には原則として使用を避け、他の薬剤が使用できない場合や無効な場合にのみ適用されます。
妊娠中の女性に対しても同様の注意が必要で、胎児の歯牙形成に影響を与える可能性があります。妊娠後期に使用すると、出生後の永久歯に着色を起こすリスクがあります。
また、テトラサイクリン系抗生物質は金属イオンとの相互作用も重要な注意点です。カルシウム、マグネシウム、鉄、アルミニウムなどの2価・3価の金属イオンとキレートを形成し、薬剤の吸収が著しく低下します。
相互作用を避けるための服用指導。
- 牛乳、乳製品との同時服用を避ける
- 制酸剤(水酸化アルミニウム、水酸化マグネシウム)との併用を避ける
- 鉄剤、カルシウム剤との服用間隔を2〜4時間あける
- 食事との相互作用を最小限にするため、空腹時投与が推奨される
消化器系の副作用として、悪心、嘔吐、下痢、腹痛が報告されています。これらの症状は食後投与により軽減される場合がありますが、薬剤吸収への影響も考慮する必要があります。
テトラサイクリン系抗生物質の服薬指導ポイント
テトラサイクリン系抗生物質の服薬指導では、患者への適切な情報提供が治療効果に直結します。特に外来患者に対しては、以下のポイントを重点的に説明する必要があります。
服用時間に関する指導。
- 空腹時(食事の1時間前または2時間後)での服用を推奨
- 金属イオンを含む飲食物との同時摂取を避ける
- 牛乳、ヨーグルト、チーズなどの乳製品は服用前後2時間は避ける
- ミネラルウォーター(硬水)にも注意が必要
他剤との相互作用。
- 制酸剤、健胃薬との服用間隔を最低2時間確保
- 鉄剤、カルシウムサプリメントとの併用時期を調整
- ワルファリンとの併用時は INR値の監視が必要
副作用の早期発見。
- 消化器症状(悪心、下痢)の程度と持続時間を確認
- 皮膚症状(発疹、光線過敏症)の有無をチェック
- めまい、頭痛などの中枢神経症状に注意
特殊な患者群への対応。
透析患者では薬物クリアランスが低下しないため、投与量の調整は不要です。ただし、透析による除去率は低いため、過量投与には十分注意が必要です。
高齢者では腎機能の生理的低下があっても、テトラサイクリン系抗生物質は主に肝代謝・胆汁排泄であるため、通常量での投与が可能です。ただし、消化器症状のリスクが高いため、より慎重な経過観察が求められます。
テトラサイクリン系抗生物質の耐性菌対策と今後の展望
テトラサイクリン系抗生物質は発見から70年以上が経過し、多くの菌種で耐性が問題となっています。特に黄色ブドウ球菌、A群レンサ球菌、肺炎球菌、グラム陰性桿菌では耐性菌の出現頻度が高く、第一選択薬としての地位は限定的になっています。
しかし、ミノサイクリンやドキシサイクリンは比較的耐性菌が少なく、特定の感染症では依然として重要な役割を果たしています。また、チゲサイクリンのような新世代テトラサイクリン系薬剤は、従来の耐性機序を回避できる構造を持ち、多剤耐性菌感染症の治療選択肢として期待されています。
耐性菌対策として重要な取り組み。
- 適正使用の徹底(適応症の厳格な選択)
- 治療期間の遵守(中途半端な投与期間の回避)
- 併用療法の検討(シナジー効果の活用)
- 感受性試験結果に基づく薬剤選択
今後の研究動向。
新しいテトラサイクリン誘導体の開発が進んでおり、既存の耐性機序を回避できる化合物の臨床応用が期待されています。また、テトラサイクリン系抗生物質の抗炎症作用や骨代謝への影響についても研究が進展しており、感染症治療以外の領域での応用可能性も検討されています。
さらに、個別化医療の観点から、患者の遺伝子多型に基づく薬物代謝能の評価や、腸内細菌叢への影響を考慮した処方設計なども重要な研究テーマとなっています。これらの進展により、テトラサイクリン系抗生物質のより効果的で安全な使用法が確立されることが期待されます。
医療従事者は、これらの最新情報を継続的に収集し、患者個々の状況に応じた最適な治療選択を行うことが求められます。特に薬剤師は、服薬指導を通じて治療効果の最大化と副作用の最小化に貢献する重要な役割を担っています。
ビオスリーHi錠 270錠【指定医薬部外品】 整腸剤 酪酸菌 乳酸菌 糖化菌 おなかの不調 便秘 軟便 腸内フローラ改善 腸活