ジャディアンスフォシーガ違い
ジャディアンスとフォシーガの基本的な薬理学的違い

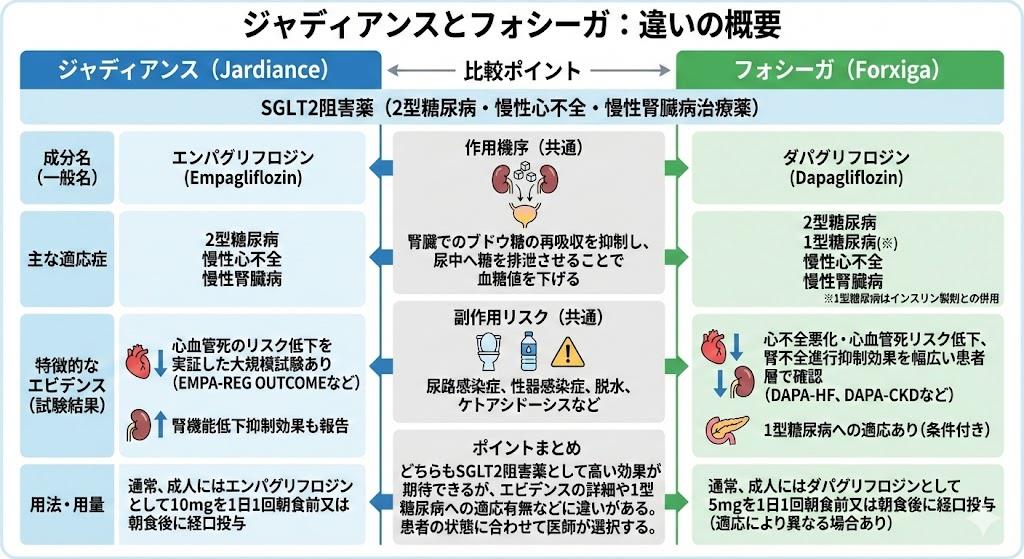
ジャディアンス(エンパグリフロジン)とフォシーガ(ダパグリフロジン)は、どちらもSGLT2阻害薬に分類される糖尿病治療薬ですが、その分子構造と薬理学的特性には重要な違いがあります。
参考)https://iida-naika.com/blog/diabete-medication-for-heart-support/
有効成分の違い
- ジャディアンス:エンパグリフロジン(10mg、25mg錠)
- フォシーガ:ダパグリフロジン(5mg、10mg錠)
両薬剤とも腎臓の近位尿細管に存在するSGLT2を選択的に阻害し、血中の過剰な糖を尿中に排泄させる作用機序を持ちます。1日あたり約60-100gの糖(240-400kcal相当)が尿中に排泄されるため、血糖降下作用とともに体重減少効果も期待できます。
参考)https://koganei.tsurukamekai.jp/blog/dm_sglt2.html
薬物動態の特徴
ジャディアンスは半減期が約12時間と長く、1日1回の服用で安定した血中濃度を維持できます。一方、フォシーガも同様に1日1回投与ですが、その薬物動態プロファイルには若干の違いがあります。
ジャディアンス適応範囲と心血管系効果の違い
心不全に対する適応の違い
ジャディアンスは2021年に慢性心不全に対する適応が追加承認されており、糖尿病の有無に関わらず心不全患者への処方が可能です。これに対し、フォシーガも同様の心血管保護効果を有していますが、適応症の範囲に微細な違いがあります。
参考)https://note.com/cardiology_m/n/n883e700b63c3
エビデンスの蓄積状況
EMPA-REG OUTCOME試験において、ジャディアンスは心血管死亡を38%、心不全による入院を35%減少させることが証明されました。フォシーガについても、DAPA-HF試験やDAPA-CKD試験において同様の心血管保護効果が実証されています。
参考)https://wada-cl.net/blog/%E7%B3%96%E5%B0%BF%E7%97%85%E3%81%AE%E8%96%AC%E3%81%AA%E3%81%AE%E3%81%AB%E8%85%8E%E8%87%93%E3%82%92%E5%AE%88%E3%82%8B%EF%BC%9Fsglt2%E9%98%BB%E5%AE%B3%E8%96%AC%E3%81%AE%E8%85%8E%E4%BF%9D%E8%AD%B7/
心房細動予防効果
最近の研究では、両薬剤ともに心房細動(脳梗塞のリスクとなる不整脈)の発症リスクを低下させる効果が報告されています。これにより、糖尿病患者だけでなく、心血管疾患のリスクが高い患者群での予防的投与の重要性が高まっています。
血圧・脂質への影響
フォシーガは血圧や脂質を低下させる効果も確認されており、メタボリックシンドロームを有する患者により包括的な治療効果を提供します。ジャディアンスも同様の効果を有していますが、その程度には若干の差があります。
参考)https://mybc.jp/menu/medical-diet/jardiance/
フォシーガ腎機能制限と投与基準の違い
腎機能による投与制限の違い
両薬剤の最も重要な違いの一つが、腎機能低下患者への投与基準です:
- ジャディアンス:eGFR 20mL/min/1.73㎡以下で慎重投与
- フォシーガ:eGFR 25mL/min/1.73㎡以下で慎重投与
この5単位の違いは、軽度から中等度の腎機能低下患者において薬剤選択の重要な判断材料となります。
慢性腎臓病への適応
フォシーガとジャディアンス両方が慢性腎臓病に対する効能効果の承認を取得しており、糖尿病性腎症だけでなく、非糖尿病性の慢性腎臓病患者への投与も可能です。
腎保護作用のメカニズム
両薬剤とも腎機能低下速度を遅延させる効果があります。DAPA-CKD試験では、フォシーガが腎機能低下を39%抑制し、腎不全進行を44%減少させることが示されました。ジャディアンスも同様のメカニズムで腎保護作用を発揮します。
糸球体過剰濾過の改善
SGLT2阻害により、糸球体への過剰な負荷が軽減され、長期的な腎機能保護につながります。この効果は投与開始後早期に一時的なeGFR低下として現れますが、12か月以降は腎機能保護効果が明確になります。
ジャディアンス副作用プロファイルと安全性の違い
感染症リスクの比較
両薬剤とも糖を含んだ尿の排泄により、陰部・性器感染症のリスクが上昇します。特に女性患者では尿道が短いため膀胱炎のリスクが高く、排尿後や入浴時の清潔保持が重要です。
参考)https://hopesakura.com/sglt-2%E9%98%BB%E5%AE%B3%E8%96%AC%E3%81%A7%E3%81%82%E3%82%8B%EF%BC%8C%E3%82%B8%E3%83%A3%E3%83%87%E3%82%A3%E3%82%A2%E3%83%B3%E3%82%B9%E3%81%8A%E3%82%88%E3%81%B3%E3%83%95%E3%82%A9%E3%82%B7%E3%83%BC/
脱水・電解質異常のリスク
SGLT2阻害により尿量が増加するため、脱水のリスクがあります。特に夏季や発熱時には積極的な水分摂取(水またはお茶)が必要です。ジュースや清涼飲料水での水分補給は、せっかく排泄した糖分を再摂取することになるため避けるべきです。
ケトアシドーシスのリスク
インスリン分泌不全タイプの糖尿病患者では、特にシックデイ(食事摂取困難時)にケトアシドーシスのリスクが上昇します。このため、食事が摂取できないほど体調不良の際は休薬が推奨されます。
高齢者での注意点
75歳以上の高齢者では、シックデイリスクや脱水リスクが若年者より高いため、より慎重な投与が必要です。ただし、心臓・腎臓機能への良好な効果を考慮し、適切な患者選択の下で投与されることがあります。
薬物相互作用
両薬剤とも他の糖尿病治療薬、特にインスリンやスルホニル尿素薬との併用時には低血糖リスクの増加に注意が必要です。ただし、SGLT2阻害薬単独では低血糖を起こしにくい特徴があります。
フォシーガ医療従事者向け処方選択基準と患者指導のポイント
患者タイプ別の選択基準
肥満合併糖尿病患者:インスリン抵抗性が主体の場合、両薬剤とも第2選択薬として位置づけられます。体重減少効果を重視する場合、フォシーガの脂質改善効果も考慮要素となります。
非肥満糖尿病患者:インスリン分泌不全が主体の場合、ケトアシドーシスリスクを考慮し、インスリンまたはインスリン分泌促進薬との併用が推奨されます。
心不全合併患者:糖尿病の有無に関わらず、両薬剤とも第一選択として検討すべきです。ジャディアンスの心不全適応承認を活用できる利点があります。
慢性腎臓病患者:eGFRの値により薬剤選択が決まります。25-30の境界領域ではフォシーガが選択肢となり、20-25ではジャディアンスも考慮可能です。
患者教育の重要ポイント
- 感染症予防:陰部の清潔保持、症状出現時の早期受診指導
- 脱水予防:適切な水分摂取(1日1.5-2L程度)、ジュース類の回避
- シックデイ対応:食事摂取困難時の休薬、早期の医療機関受診
- 低血糖症状の認識:他剤併用時の症状把握と対処法
定期検査項目
- 腎機能(eGFR、血清クレアチニン):投与開始後2-4週間、その後3-6か月毎
- 電解質(ナトリウム、カリウム):脱水や電解質異常の早期発見
- 尿検査:尿糖、尿蛋白、細菌の確認
- 血糖コントロール状況:HbA1c、空腹時血糖値
服薬継続支援
両薬剤とも1日1回の服用で良好な効果が期待できますが、効果実感までに数週間要することを患者に説明し、継続服薬の重要性を伝えることが大切です。また、体重減少効果は個人差があることも事前に説明しておく必要があります。
処方選択においては、患者の病態、併存疾患、腎機能、年齢などを総合的に評価し、個別化した治療戦略を立てることが最も重要です。両薬剤とも優れた心腎保護効果を有する画期的な薬剤であり、適切な使い分けにより患者の予後改善に大きく貢献できます。
ブラックキャップ [12個入] ゴキブリ駆除剤 固形物 食いつき2.5倍! 置いたその日から効く 防除用医薬部外品 【Amazon.co.jp限定】