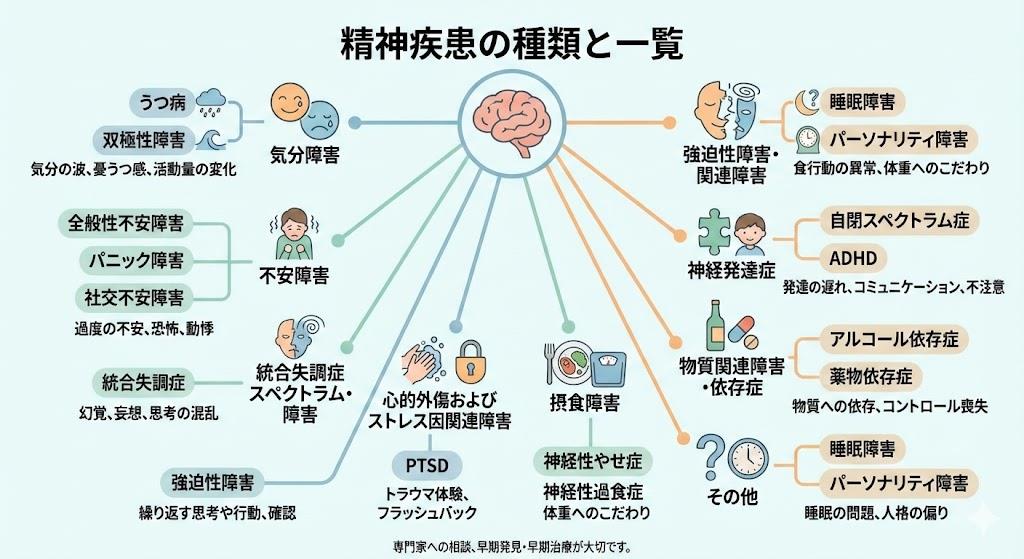
精神疾患の種類と一覧
精神疾患の国際的な分類体系:ICD-10とDSM-5

精神疾患の診断と分類には、主に2つの国際的な基準が使用されています。世界保健機関(WHO)が策定した「国際疾病分類第10版(ICD-10)」と、アメリカ精神医学会による「精神疾患の診断・統計マニュアル第5版(DSM-5)」です。
ICD-10は精神疾患だけでなく、あらゆる疾病の診断基準を網羅した分類体系で、世界的に広く使用されています。精神疾患については「第5章 精神および行動の障害」としてF0からF9までのコードで分類されています。この分類は医師が診断を行う際の共通言語として機能し、国際的な疫学調査や医療統計の基盤となっています。
一方、DSM-5は精神疾患に特化した診断基準で、より詳細な診断指針を提供しています。日本では日本精神神経学会精神科用語検討委員会によって翻訳ガイドラインが定められており、統一した用語の使用によって診断の標準化が図られています。
両分類体系は定期的に更新され、最新の研究成果や臨床知見を反映しています。医療従事者はこれらの分類体系を理解することで、より正確な診断と適切な治療計画の立案が可能になります。
精神疾患のカテゴリーF0~F9の特徴と代表的な障害
ICD-10における精神疾患の分類は、F0からF9までの10のカテゴリーに区分されています。各カテゴリーには特徴的な症状や原因を持つ疾患群が含まれています。
F0:症状性を含む器質性精神障害
アルツハイマー病や血管性認知症などが含まれます。これらの疾患は脳の器質的な障害や機能不全が原因で発症します。アルツハイマー病の場合、脳の萎縮により認知機能が障害され、物忘れや時間・場所の認識困難などの症状が現れます。
F1:精神作用物質使用による精神および行動の障害
アルコール依存症や薬物使用障害などが該当します。アルコール依存症では、日常的な多量飲酒により節度ある飲酒ができなくなり、離脱症状(禁断症状)として不安感や睡眠障害、重症例では幻聴やけいれんなどが出現することもあります。
F2:統合失調症、統合失調型障害および妄想性障害
統合失調症が代表的な疾患です。脳の機能障害が原因と考えられており、思考の脈絡の乱れ、幻覚(特に幻聴)、妄想などの症状が特徴的です。症状は人によって異なり、意欲減退や引きこもりなどが主症状となる場合もあります。
F3:気分(感情)障害
うつ病や双極性障害(躁うつ病)などが含まれます。うつ病では気分の落ち込みや身体のだるさが主症状となり、双極性障害では躁状態とうつ状態を周期的に繰り返します。
F4:神経症性障害、ストレス関連障害および身体表現性障害
不安障害、強迫性障害、PTSD(心的外傷後ストレス障害)などが該当します。パニック障害では突然の激しい動悸や息苦しさが生じ、強迫性障害では不合理な観念や行動を繰り返します。
F5~F9:その他の障害
F5には摂食障害や睡眠障害、F6にはパーソナリティ障害、F7は知的能力障害、F8は自閉スペクトラム症などの発達障害、F9は小児期・青年期に発症する行動・情緒の障害が含まれます。
これらの分類は診断の指針となるもので、実際の臨床では複数の障害が併存することも少なくありません。正確な診断には専門医による詳細な評価が必要です。
精神疾患における気分障害と不安障害の症状一覧と特徴
気分障害と不安障害は臨床現場で最も頻繁に遭遇する精神疾患の一つです。これらの障害は日常生活に大きな影響を与えるため、早期発見と適切な介入が重要です。
気分障害の主な症状と特徴
うつ病(F32、F33)の代表的な症状。
- 持続的な気分の落ち込み
- 興味や喜びの喪失
- 易疲労感・気力の減退
- 食欲や体重の変化(増加または減少)
- 不眠または過眠
- 集中力や決断力の低下
- 無価値感や罪責感
- 自殺念慮
双極性障害(F31)の特徴。
- うつ状態と躁状態を周期的に繰り返す
- 躁状態では気分の高揚、多弁、活動亢進、誇大的思考が見られる
- 症状の重さや周期の長さは個人差が大きい
- 日常生活や人間関係に大きな影響を及ぼす
- 遺伝的要素や神経化学の異常が関与していると考えられている
不安障害の主な症状と特徴
パニック障害(F41.0)の症状。
- 予期せぬ激しい不安発作
- 動悸、発汗、震え、息切れ、窒息感
- 胸痛や腹部不快感
- めまいや非現実感
- 死の恐怖や制御喪失の恐怖
- 発作が再発する不安から特定の場所や状況を回避する行動
全般性不安障害(F41.1)の症状。
- 過度の心配や不安が長期間(6ヶ月以上)持続
- 落ち着きのなさ、緊張感
- 疲労感、集中困難
- 筋肉の緊張、睡眠障害
強迫性障害(F42)の症状。
- 強迫観念(不合理で侵入的な思考やイメージ)
- 強迫行為(儀式的な行動や精神的行為)
- ドアの施錠確認や手洗いなどの行為を繰り返す
- これらの症状が日常生活に支障をきたす
これらの障害は適切な治療によって症状の改善が期待できます。治療には主に薬物療法と心理療法(認知行動療法など)が用いられ、症状や重症度に応じて個別化されたアプローチが取られます。
精神疾患の早期発見と支援:デジタル技術の活用と新たな取り組み
精神疾患の早期発見と効果的な支援には、従来の診療アプローチに加え、近年ではデジタル技術を活用した革新的な取り組みが注目されています。
モバイルアプリによるセルフモニタリング
スマートフォンアプリを活用した気分や行動のセルフモニタリングは、症状の日内・日間変動を可視化し、早期の変化を捉えることに役立ちます。気分障害や不安障害に特化したアプリでは、ユーザーが日々の気分や活動、睡眠の質などを記録し、パターンを把握することで自己管理能力の向上につながります。
テレメンタルヘルスの普及
COVID-19パンデミックを契機に急速に普及したオンライン診療は、精神医療においても重要な役割を果たすようになりました。地理的・時間的制約を超えて専門家にアクセスできることで、特に地方在住者や多忙な就労者にとって心理的サポートへのハードルが下がっています。
AI技術を活用した早期スクリーニング
人工知能(AI)技術を用いた言語解析や表情認識は、うつ病や統合失調症などの早期兆候を検出する可能性を持っています。例えば、テキストメッセージやSNS投稿の言語パターン分析から気分障害のリスクを評価する研究が進んでいます。
デジタルフェノタイピング
スマートフォンの使用パターン、位置情報、音声データなどのパッシブデータを継続的に収集・分析する「デジタルフェノタイピング」は、行動変化を客観的に捉え、精神状態の変化を早期に検出する手法として期待されています。特に双極性障害の躁状態やうつ状態への移行を予測するのに有用との報告があります。
VR/ARを用いた曝露療法
バーチャルリアリティ(VR)や拡張現実(AR)技術を活用した曝露療法は、特に不安障害やPTSDの治療において、安全な環境で恐怖刺激に段階的に曝露することを可能にします。従来の曝露療法と比較して、より柔軟で個別化された介入が実現できます。
これらのデジタル技術は従来の治療法を補完するものであり、専門家による適切な診断と治療計画の下で利用することが重要です。また、プライバシーやデータセキュリティの確保など、倫理的配慮も欠かせません。
精神疾患の統合失調症と認知症:診断基準と支援アプローチ
精神疾患の中でも社会的影響が大きい統合失調症と認知症について、最新の診断基準と効果的な支援アプローチを理解することは医療従事者にとって重要です。
統合失調症(F20)の診断基準と特徴
統合失調症は思考、知覚、感情、行動などの広範な精神機能に影響を及ぼす疾患です。ICD-10では主に以下の症状が診断基準とされています。
- 妄想:被害妄想、関係妄想、身体妄想など
- 幻覚:特に幻聴が特徴的
- 思考の障害:思考伝播、思考奪取、思考吹入など
- 緊張病性行動:常同症、無動症、興奮など
- 陰性症状:感情の平板化、意欲低下、社会的引きこもりなど
これらの症状が1ヶ月以上持続し、他の疾患(器質性精神障害、物質使用など)では説明できない場合に統合失調症と診断されます。
統合失調症の治療には、抗精神病薬による薬物療法を中心に、心理社会的支援、認知機能訓練、家族支援などを組み合わせた包括的なアプローチが効果的です。早期発見と介入によって予後が改善することが知られています。
認知症(F00-F03)の診断基準と種類
認知症は記憶障害を中核とし、思考、判断、言語などの認知機能が進行性に低下する症候群です。主な種類には。
- アルツハイマー型認知症(F00):最も一般的で、記憶障害から始まり徐々に他の認知機能が障害される
- 血管性認知症(F01):脳血管障害による脳組織の損傷が原因
- レビー小体型認知症:パーキンソン症状、変動する認知機能、具体的な幻視が特徴
- 前頭側頭型認知症:人格変化や行動異常が初期から目立つ
認知症の診断には、認知機能検査(MMSE、HDS-Rなど)、日常生活機能評価、画像検査(MRI、SPECT)、血液検査などを組み合わせた総合的評価が必要です。
支援アプローチの最新動向
統合失調症と認知症に共通する効果的な支援アプローチとして以下が挙げられます。
- リカバリー志向のケア:当事者の希望や強みに焦点を当て、生活の質の向上を目指す
- 多職種連携チームアプローチ:医師、看護師、作業療法士、心理士、社会福祉士などによる包括的支援
- 心理教育的介入:本人や家族に疾患の理解を促し、対処法を学ぶ機会を提供
- 環境調整と生活支援:生活環境の適応的な調整、日常生活スキルの維持・向上
- テクノロジーを活用したケア:リマインダーアプリ、GPS機能付き端末、遠隔モニタリングなど
特に認知症では非薬物的介入(回想法、音楽療法、アロマセラピーなど)の有効性が注目されており、統合失調症ではピアサポートやIPS(個別就労支援)などの社会参加促進アプローチが重視されています。
精神疾患の支援において重要なのは、疾患特性を理解した上での個別化されたアプローチと、本人の自己決定を尊重した関わりです。症状の管理だけでなく、その人らしい生活の実現を支援する視点が求められています。
ビオスリーHi錠 270錠【指定医薬部外品】 整腸剤 酪酸菌 乳酸菌 糖化菌 おなかの不調 便秘 軟便 腸内フローラ改善 腸活