骨密度とYAM値について
骨密度 YAM値とは何か、その基準値

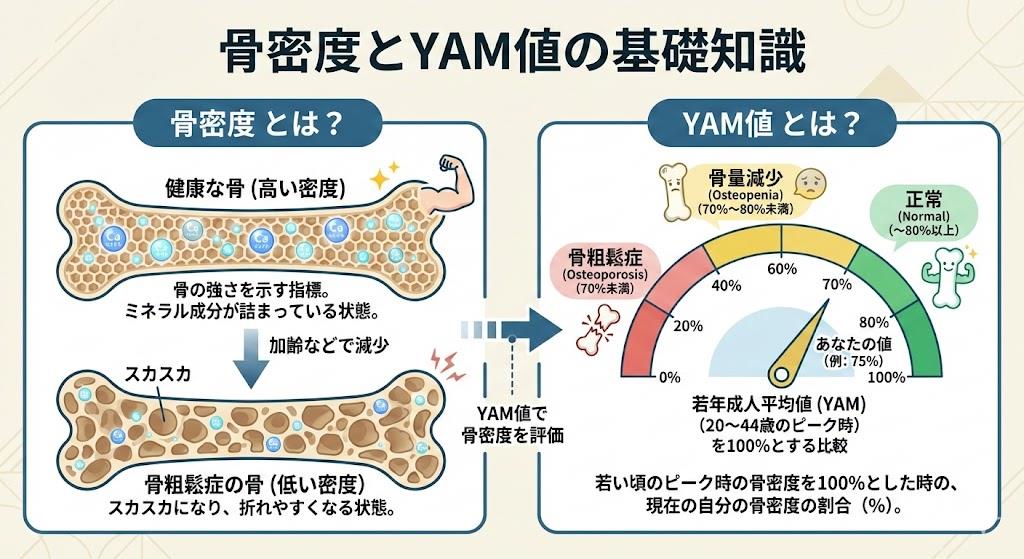
YAM値(Young Adult Mean)とは、若年成人平均値と比較した自分の骨密度の割合を示す重要な指標です。具体的には、20〜44歳の健康な成人の骨密度平均値を100%として、現在の骨密度がその何パーセントかを表します。
骨は小児から成人に成長する過程で徐々に丈夫になり、20代でピークを迎えた後、加齢とともに減少していきます。このピーク時の骨密度が基準となるため、YAM値は骨の健康状態を客観的に評価するのに適しています。
日本の骨粗鬆症診断基準では、YAM値に基づいて以下のように分類されています。
| YAM値 | 骨の状態 | 説明 |
|---|---|---|
| 80%以上 | 正常 | 骨密度は十分に保たれている |
| 70〜80%未満 | 骨量減少 | 骨粗鬆症予備軍、注意が必要 |
| 70%未満 | 骨粗鬆症 | 骨密度が低く、骨折リスクが高い |
ここで注意すべき点は、「同年齢平均値」と比較した数値だけで判断することは危険だということです。例えば、80歳の方が「同年齢と比べて平均的」というだけでは、すでに骨密度が大幅に低下している可能性があります。より重要なのは絶対的な骨強度を表すYAM値です。
また、YAM値の他に海外ではT-スコアという指標も使用されています。T-スコアは個人の骨密度が若年成人平均値からどれだけ離れているかを標準偏差(SD)で表したものです。
| T-スコア | 判定 |
|---|---|
| -1.0以上 | 正常 |
| -1.0〜-2.5 | 骨量減少(オステオペニア) |
| -2.5以下 | 骨粗鬆症 |
YAM値とT-スコアは測定方法が異なりますが、どちらも骨密度評価において重要な役割を果たします。日本国内では主にYAM値が使用されていることを覚えておきましょう。
骨密度の測定方法と特徴比較
骨密度の測定にはいくつかの方法があり、それぞれ特徴が異なります。医療現場で主に使用される測定法を比較してみましょう。
1. DXA法(デキサ法、二重エネルギーX線吸収測定法)
DXA法は国際的にも最も標準的な骨密度測定方法とされています。2種類の異なるエネルギーレベルのX線を使用し、骨と軟部組織の吸収の差から骨密度を算出します。
- 測定部位:腰椎、大腿骨頸部、全身骨など
- 特徴:精度が高く、再現性に優れる、被ばく量が少ない
- 適応:骨粗鬆症の診断、治療効果のモニタリングに最適
- 限界:腰椎が変形している場合は測定が難しい
DXA法は整形外科などの専門医療機関で実施されることが多く、特に腰椎での測定は骨代謝が盛んなため、骨密度の変化を顕著に捉えることができます。
2. MD法(エムディ法)
手の骨(第二中手骨)とアルミニウム板をX線で撮影し、骨とアルミニウムの濃度比較から骨密度を測定する方法です。
- 測定部位:第二中手骨(手の骨)
- 特徴:比較的簡便な装置で測定可能
- 適応:スクリーニング検査など
- 限界:DXA法と比較すると精度がやや劣る
3. 超音波測定法(QUS)
骨を通過する超音波の速度や減衰から骨の状態を評価する方法です。
- 測定部位:踵骨(かかと)など
- 特徴:X線を使用しないため被ばくがなく、妊婦でも測定可能、比較的安価で簡便
- 適応:スクリーニング検査、骨折リスク評価
- 限界:測定結果は骨密度そのものではなく「骨量」を表す、精度はDXA法に劣る
測定方法の選択は目的や状況によって異なりますが、骨粗鬆症の確定診断にはDXA法が最も信頼性が高いとされています。ただし、超音波測定法やMD法は手軽に実施できるため、スクリーニング検査や定期的なモニタリングには有用です。
健康診断や人間ドックでは骨密度測定がほとんど含まれていないため、特に女性は40歳を過ぎたら一度検査を受けることをお勧めします。各自治体では、健康増進法に基づく事業として、40〜70歳の女性を対象に5歳刻みで骨粗鬆症検診を行っている場合もあります。
骨密度 YAM値と年齢の関係性
骨密度は年齢とともに大きく変化します。一般的に骨密度は成長期に増加し、20代でピークを迎え、その後緩やかに減少します。特に女性はエストロゲンの減少に伴い閉経後に骨密度が急激に低下することが知られています。
年齢別の骨密度の変化
- 小児期〜青年期:骨量が増加する時期
- 20代:骨密度がピークに達する時期
- 30〜40代:緩やかに減少開始
- 50代以降(特に女性の閉経後):より急速に減少
- 70代以降:さらに減少が進む可能性
この年齢による変化パターンが、YAM値の基準設定の背景にあります。20〜44歳(腰椎の場合)の健康な成人の平均骨密度を100%として比較することで、骨密度低下の程度を適切に評価できます。
ある研究では、30代の女性でもYAM値が72%と診断された症例が報告されています。このケースでは薬物療法の適応ではないものの、食事療法(ビタミンDやカルシウムを含む食事の摂取)や運動療法が指導されました。若年女性でも骨量減少が見られるケースがあり、特に50歳以降は骨密度の低下が予想されるため注意が必要です。
YAM値による評価は「同年齢平均」と比較する方法よりも優れています。例えば、80歳の方が「同年齢の平均と同じ」という結果だけでは、実際の骨強度は大幅に低下している可能性があります。YAM値では、若年成人の健康な骨密度と比較することで、絶対的な骨の強さを評価できます。
ただし、骨密度だけが骨折リスクの決定要因ではありません。「骨質」(骨の内部構造)も重要な要素で、YAM値が正常でも骨質が弱ければ骨折リスクが高まる可能性があります。特に高齢者やステロイドを使用している方は注意が必要です。
骨密度検査の頻度と臨床現場での実態
骨粗鬆症治療において、骨密度検査は治療効果を評価するために重要な指標とされています。日本骨粗鬆症学会のガイドラインでは、骨密度の評価を定期的に行うことが推奨されています。
しかし、実臨床における骨密度検査の実施頻度には興味深い実態があります。株式会社ユカリアのデータインテリジェンス事業部が電子カルテデータベースを用いて実施した調査によると、骨粗鬆症治療における骨密度検査は予想よりも頻繁には行われていないことが明らかになりました。
この調査では、骨粗鬆症治療薬「デノズマブ」が投与されている14症例を対象に、DEXA法による測定頻度を分析しています。その結果、以下のような傾向が見られました。
- 薬剤の投与期間に比べて、DEXAによる計測は比較的短期間で終わっている
- 長期的な評価というよりも、「薬効の確認」といった位置付けで検査が行われている
- 骨粗鬆症の重症度と骨密度検査測定の回数・頻度の間に明確な相関は見られなかった
- 電子カルテ上では骨密度やYAM値の数値が記録されていない症例も多く見られた
これらの結果から、医師にとって骨密度は治療方針を判断するための決定的な要因だけではなく、骨密度以外にも骨質や筋力、生活習慣など複数の要素を総合的に勘案して判断を行っていることが推察されます。
骨粗鬆症患者への骨密度検査の実態に関する詳細な調査結果はこちら
この実態は、ガイドラインの推奨と実臨床のギャップを示しています。骨密度検査は重要ですが、それだけで骨粗鬆症の治療効果や骨折リスクを判断するのではなく、患者の全体的な状態評価の一部として位置づけられていると考えられます。
また、骨密度検査のアクセシビリティの問題も考慮する必要があります。DXA法による検査は専門の医療機関でしか受けられないことが多く、特に地方では検査機器の普及度が限られている可能性があります。
医療現場では、検査の頻度よりも患者の症状や経過、他の臨床所見を総合的に評価しながら治療方針を決定していることが伺えます。
骨密度 YAM値に影響を与える生活習慣と対策
骨密度は遺伝的要因だけでなく、生活習慣によっても大きく左右されます。YAM値を維持・向上させるためには、以下の要素に注目する必要があります。
1. 栄養素の摂取
骨の健康維持に重要な栄養素は主に以下の通りです。
- カルシウム: 骨の主成分であり、1日の推奨摂取量は成人で650〜800mgです。乳製品、小魚、緑黄色野菜などに多く含まれています。
- ビタミンD: カルシウムの吸収を助ける重要な栄養素です。日光浴で体内で合成されるほか、魚類、キノコ類などから摂取できます。
- ビタミンK: 骨形成に関わるタンパク質の活性化に必要です。納豆や緑黄色野菜に多く含まれています。
- マグネシウム: 骨の構造維持に貢献します。ナッツ類、豆類、玄米などに含まれています。
特に、食事療法は薬物療法の適応でない骨量減少(YAM値70〜80%)の患者さんにとって重要な対策となります。
2. 運動習慣
適切な運動、特に荷重運動は骨密度の維持・向上に効果的です。
- ウォーキング: 最も手軽に始められる荷重運動です。
- 筋力トレーニング: 筋肉に適度な負荷をかけることで間接的に骨にも刺激を与えます。
- バランストレーニング: 転倒予防にも効果的です。
- ジャンプなどの衝撃運動: 若年層では骨密度向上に効果的ですが、高齢者や骨粗鬆症患者には注意が必要です。
運動療法は骨密度検査でYAM値が低めと診断された場合の初期対応として重要です。
3. 生活習慣の改善
骨密度に悪影響を与える生活習慣は改善しましょう。
- 喫煙: 骨密度低下の要因となるため禁煙が望ましい
- 過度のアルコール摂取: 適量を心がける
- カフェイン過剰摂取: カルシウム吸収を阻害する可能性あり
- 適切な体重維持: 極端な低体重は骨密度低下リスク
4. 検査と早期介入
健康診断や人間ドックでは骨密度測定がほとんど含まれていないため、特に女性は40歳を過ぎたら一度は検査を受けることをお勧めします。各自治体の骨粗鬆症検診も活用するとよいでしょう。
YAM値が70〜80%の「骨量減少」段階では、まだ骨折リスクは低いですが、このタイミングで生活習慣改善や適切な介入を行うことで、骨粗鬆症への進行を防ぐことができます。
5. 血液検査による骨代謝マーカーの評価
骨密度検査と併せて、骨代謝の状態を評価する血液検査も有用です。
- TRACP-5b: 「骨を壊す」指標
- total P1NP: 「骨を作る」指標
これらの検査のバランスを確認することで、現在の骨代謝状態や今後の骨密度変化を予測することができます。
骨密度は一度低下すると回復が難しいため、若いうちからの予防と定期的な評価が重要です。特に女性は閉経後に骨密度が急激に低下するため、更年期前後からの対策が効果的です。
骨密度測定結果の見方と骨の健康維持に関する詳細情報はこちら
【指定第2類医薬品】バファリンプレミアムDXクイック+ 60錠